La historia de la psiquiatría es un testigo fascinante de cómo, a lo largo de los siglos, la humanidad ha intentado comprender y tratar los trastornos mentales. Desde rituales prehistóricos hasta procedimientos quirúrgicos invasivos en el siglo XX, cada época ha reflejado sus creencias, miedos y avances. Explorar estos métodos es recorrer un camino lleno de intuiciones brillantes, errores devastadores y una constante búsqueda de alivio frente al sufrimiento humano.
A continuación, repasamos algunos de los tratamientos más llamativos y controvertidos utilizados en distintos momentos de la historia.
Trepanación: abrir el cráneo para liberar males
La trepanación es una de las intervenciones quirúrgicas más antiguas conocidas. Existen evidencias de su práctica ya en el Neolítico, a partir de los orificios circulares hallados en numerosos cráneos prehistóricos de Europa, América, África y Asia. Muchos de estos restos presentan signos claros de cicatrización, lo que demuestra que un número significativo de pacientes sobrevivía al procedimiento pese a las condiciones primitivas en las que se realizaba. De hecho, en ciertas culturas —como las sociedades andinas preincaicas e incaicas— los estudios antropológicos señalan tasas de supervivencia sorprendentemente altas, cercanas al 70-90 % cuando la trepanación se realizaba para tratar lesiones traumáticas en la cabeza.
El procedimiento consistía en abrir un orificio en el cráneo mediante raspado, perforación o corte, utilizando herramientas de piedra, metal o hueso según la época y la región. Aunque las motivaciones exactas varían entre culturas, se cree que podía tener un fin terapéutico —especialmente para aliviar la presión intracraneal tras un golpe, retirar fragmentos óseos o tratar dolores intensos— y también un fuerte componente ritual. En muchas sociedades antiguas se pensaba que determinadas enfermedades, convulsiones o comportamientos alterados se debían a la presencia de espíritus malignos dentro de la cabeza, y la trepanación actuaba como una vía para permitir su “liberación”. La práctica era lo bastante extendida como para que hoy se hayan documentado más de 1.500 cráneos trepanados en diversas partes del mundo, e incluso se han encontrado herramientas especializadas, como una pieza metálica descubierta en un asentamiento celta de Polonia, datada en torno a 2.300 años atrás.
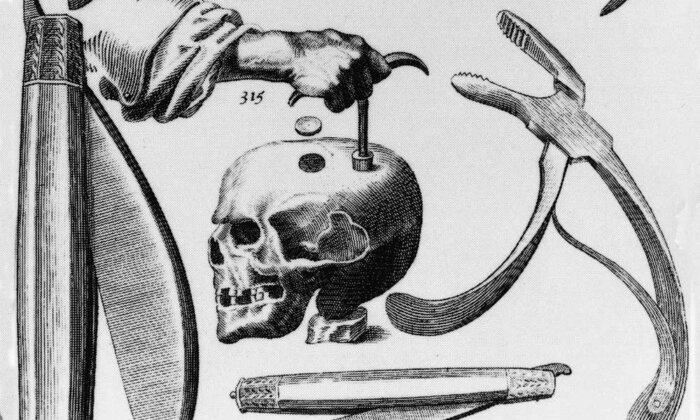
En la actualidad, la versión moderna de esta técnica pervive en neurocirugía bajo procedimientos como la craneotomía o la craniectomía, empleados exclusivamente con fines médicos y mediante tecnología que no guarda relación con los métodos antiguos. Aun así, algunas culturas tradicionales continúan realizando trepanaciones rituales que recuerdan a las prácticas de nuestros antepasados, ya sea por motivos espirituales o dentro de sistemas de medicina ancestral.
Con el paso de los siglos, las prácticas rituales y quirúrgicas acabaron dando lugar a teorías más “científicas”, aunque no necesariamente más precisas. Una de las aproximaciones más influyentes de la Edad Moderna fue el mesmerismo.
Mesmerismo: el magnetismo animal y la ilusión del fluido universal
El mesmerismo, también conocido como “magnetismo animal”, surgió en el siglo XVIII como una doctrina creada por Franz Anton Mesmer. Según su teoría, el cuerpo humano estaba atravesado por un fluido invisible cuya correcta circulación garantizaba la salud, mientras que su bloqueo o mala distribución provocaba desequilibrios tanto físicos como mentales. Mesmer comenzó aplicando imanes y objetos metálicos sobre el cuerpo de los pacientes —por ejemplo, colocando imanes en el lado izquierdo y derecho del torso— para restablecer el flujo de ese supuesto fluido vital. Más tarde abandonó los imanes y empezó a afirmar que él mismo poseía un “magnetismo” capaz de transmitirse mediante las manos, el agua o incluso objetos que tocaban los enfermos.
En su etapa parisina desarrolló el célebre baquet o cuba magnética, un gran recipiente que contenía limaduras de hierro, agua y varillas metálicas que los pacientes sostenían con las manos o aplicaban sobre el cuerpo. Este dispositivo le permitía tratar a varias personas al mismo tiempo y contribuyó al enorme éxito social de su método. Las sesiones solían provocar crisis emocionales, desmayos o estados alterados que Mesmer interpretaba como signo de curación.
En 1784, sin embargo, una comisión científica designada por el rey Luis XVI concluyó que no existía ninguna evidencia del fluido magnético y que los efectos observados se debían exclusivamente a la sugestión psicológica. Aunque sus teorías quedaron desacreditadas, el mesmerismo abrió el camino al desarrollo posterior de la hipnosis moderna y al estudio científico del poder de la sugestión.
Pero mientras las ideas de Mesmer intentaban explicar la enfermedad a través de fuerzas invisibles, el siglo XIX desarrolló sus propios mitos médicos, muchos de ellos ligados al cuerpo femenino. El diagnóstico de histeria es quizá el ejemplo más claro.
Histeria femenina: un diagnóstico moldeado por el género
En el siglo XIX, el diagnóstico de histeria se convirtió en la patología femenina por excelencia. Esta «enfermedad mental», atribuida solo a mujeres, agrupaba síntomas tan variados como nerviosismo, dolores de cabeza, dificultad para dormir, irritabilidad o incluso sensaciones de presión en el abdomen. Las teorías de la época señalaban causas tan antiguas como la idea del útero errante o la insatisfacción sexual femenina.
Uno de los tratamientos más comentados fue la estimulación genital —ya fuera por el médico, la matrona o mediante duchas pélvicas— hasta alcanzar lo que se llamó «paroxismo histérico», término en el que algunos historiadores han visto una referencia al orgasmo femenino, aunque la evidencia no es concluyente. Con la llegada de la electricidad y los aparatos diseñados para masaje pélvico, a comienzos del siglo XX se comercializaron vibradores médicos que, según ciertas interpretaciones, habrían servido también para tratar este diagnóstico.
El proceso de abandono de la histeria como categoría diagnóstica se desarrolló durante el siglo XX, a medida que cambiaron los criterios médicos, se incrementaron los estudios sobre sexualidad femenina y se cuestionaron los sesgos de género implícitos en la medicina. El fenómeno es un espejo de cómo la conducta social y el género fueron medicalizados durante décadas.
Paralelamente, los hospitales psiquiátricos comenzaron a adoptar tratamientos que combinaban disciplina, fisiología y control del paciente. La hidroterapia fue uno de los métodos más extendidos durante décadas.
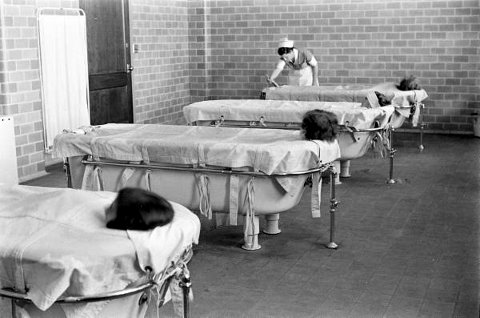
Hidroterapia: cuando el agua se convirtió en un método de choque
A día de hoy la hidroterapia puede parecer un método agradable, incluso relajante, pero en la psiquiatría del siglo XX adquirió formas mucho más duras. Las duchas, las envolturas húmedas y los baños terapéuticos se aplicaban con agua extremadamente caliente o, en el extremo opuesto, con agua helada e incluso con hielo. Lejos de ser un tratamiento relajante, se concebía como una técnica de choque destinada a provocar una respuesta fisiológica intensa.
Su fundamento teórico se basaba en que los cambios bruscos de temperatura producían ciclos de vasoconstricción y vasodilatación capaces de generar reflejos reguladores en el sistema nervioso. Bajo esta premisa, la hidroterapia se recomendaba para un abanico amplísimo de trastornos: hipocondría, melancolía, depresión maníaca, epilepsia, insomnio, agresividad o determinados tipos de parálisis. En muchos hospitales, además, se utilizó como método de contención: baños fríos prolongados, duchas de presión o envolturas húmedas que inmovilizaban al paciente durante horas con el objetivo de calmarlo o controlar su conducta.
Aunque su popularidad decayó con la llegada de tratamientos más eficaces y con la revisión ética del trato en los manicomios, la hidroterapia psiquiátrica fue durante décadas una de las intervenciones estándar en instituciones de medio mundo.
Pero el siglo XX trajo consigo un giro hacia intervenciones todavía más agresivas. La búsqueda de métodos «rápidos» para calmar la mente desembocó en las llamadas terapias de choque, entre ellas la insulinoterapia.
Insulinoterapia: inducir comas para tratar la mente
La terapia de choque con insulina, introducida por el psiquiatra Manfred Sakel en 1933, se utilizó de forma intensiva hasta la aparición de los primeros fármacos neurolépticos en la década de 1950 y quedó prácticamente abandonada en los años sesenta. Durante ese periodo se convirtió en uno de los principales tratamientos para la esquizofrenia, especialmente en pacientes catatónicos, y consistía en administrar dosis elevadas de insulina para inducir un coma hipoglucémico controlado. Tras un tiempo, el coma se revertía mediante la administración de glucosa, y el procedimiento se repetía en múltiples sesiones a lo largo de semanas o meses. Aunque se creía que estos shocks producían una mejoría de los síntomas psicóticos, el método implicaba un riesgo considerable de convulsiones, daño neurológico y muerte.
La fe en que la enfermedad mental podía “corregirse” mediante intervenciones fisiológicas abrió la puerta a procedimientos aún más drásticos. El más conocido —y devastador— fue la lobotomía.
Lobotomía: cuando la cirugía buscó “domesticar” la conducta
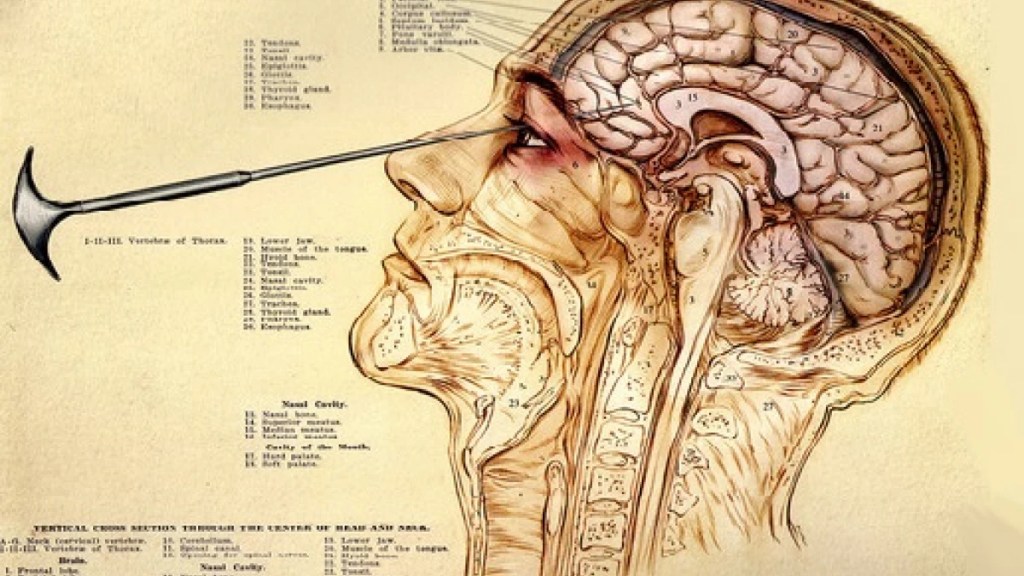
Una de las técnicas más duras y controvertidas de la historia de la psiquiatría fue la leucotomía prefrontal —más conocida como lobotomía—. El procedimiento fue desarrollado en la década de 1930 por el neurólogo portugués António Egas Moniz, quien en 1949 recibió el Premio Nobel de Medicina por lo que en su época se consideró un avance terapéutico en el tratamiento de determinadas psicosis. La intervención consistía en alterar las conexiones nerviosas de los lóbulos frontales del cerebro con el propósito de reducir la agitación, la violencia o los síntomas psicóticos del paciente, a costa de sacrificar rasgos esenciales de su personalidad, su iniciativa y buena parte de su capacidad intelectual. No se aplicó únicamente a pacientes con esquizofrenia o depresión grave: durante años también se utilizó en personas con problemas de conducta, institucionalizadas o consideradas “difíciles” en su entorno.
Los primeros procedimientos eran invasivos y requerían abrir dos orificios en la parte frontal del cráneo para inyectar alcohol o introducir instrumentos quirúrgicos destinados a destruir las fibras nerviosas del lóbulo frontal. Sin embargo, a mediados de los años cuarenta, la técnica adoptó una forma aún más simplificada en Estados Unidos. Allí se popularizó la variante denominada lobotomía transorbital —conocida popularmente como “ice-pick lobotomy”—, ideada en 1946 por el psiquiatra Walter Freeman. En este método, un instrumento similar a un picahielos se introducía a través de la cavidad ocular, atravesando la fina lámina ósea de la órbita para acceder al lóbulo frontal y seccionar las conexiones nerviosas mediante movimientos laterales. Su aparente sencillez, la velocidad del procedimiento y el hecho de no requerir un quirófano plenamente equipado permitieron que se extendiera masivamente por hospitales psiquiátricos con escasos recursos.
Durante los años cuarenta y principios de los cincuenta, la lobotomía vivió su mayor expansión. En Estados Unidos se realizaron más de 50 000 procedimientos, y en algunos países escandinavos las cifras per cápita fueron incluso mayores. Pese a que en ciertos casos la intervención generaba una calma superficial, los efectos adversos eran frecuentes y profundos: apatía, deterioro emocional, pérdida de autonomía, cambios permanentes de personalidad e incluso mortalidad postoperatoria. El número real de víctimas, incluyendo aquellas que no quedaron registradas o fueron sometidas al procedimiento sin consentimiento, continúa siendo desconocido.
Con la llegada de los primeros fármacos antipsicóticos y el creciente debate ético alrededor de la práctica, la lobotomía comenzó a abandonarse de forma progresiva a partir de la década de 1950. Aun así, su uso persistió de manera residual hasta los años setenta y, en algunos países, hasta principios de los ochenta, convirtiéndose con el tiempo en uno de los episodios más oscuros y polémicos de la historia de la psiquiatría.
A pesar del declive de la lobotomía, otras técnicas de intervención física —como la terapia electroconvulsiva— continuaron desarrollándose y, con el tiempo, evolucionaron hasta convertirse en procedimientos mucho más seguros que sus versiones originales.
Terapia electroconvulsiva: del estigma al uso clínico controlado
La terapia electroconvulsiva, conocida popularmente como electroshock, comenzó a emplearse a finales de la década de 1930, cuando los psiquiatras italianos Ugo Cerletti y Lucio Bini descubrieron que una convulsión provocada de forma controlada mediante corriente eléctrica podía aliviar ciertos trastornos psiquiátricos graves. En aquel momento no existían antidepresivos ni antipsicóticos, y este método se convirtió rápidamente en una herramienta de uso extendido para tratar la melancolía profunda, la esquizofrenia más grave y diversos cuadros psicóticos.
El procedimiento original consistía en colocar dos electrodos en la cabeza —con frecuencia en las sienes— y aplicar una descarga eléctrica lo bastante intensa como para inducir una crisis convulsiva generalizada. Las primeras décadas de uso fueron especialmente duras: se administraba sin anestesia ni relajantes musculares, lo que aumentaba tanto el sufrimiento físico como el riesgo de lesiones, fracturas y efectos adversos. Este uso temprano es la principal causa del estigma que aún persiste alrededor de la técnica.
Con el paso del tiempo, la TEC fue evolucionando hasta convertirse en un procedimiento mucho más seguro y estandarizado. En la práctica moderna se realiza bajo anestesia breve, con medicación para relajar la musculatura, monitorización cardiaca y control preciso de los parámetros eléctricos. Hoy se reserva para situaciones en las que los tratamientos farmacológicos y psicoterapéuticos han resultado insuficientes, especialmente en depresiones mayores resistentes, cuadros catatónicos, episodios maníacos graves y algunas formas específicas de esquizofrenia.
Aunque las cifras exactas varían según el país y los sistemas sanitarios, las estimaciones globales indican que alrededor de un millón de personas al año reciben este tratamiento. Pese a la controversia histórica, sigue siendo una de las intervenciones biológicas más eficaces en casos de urgencia psiquiátrica, especialmente cuando el riesgo vital es elevado o cuando no es posible esperar semanas a que actúen otros tratamientos.
La revisión de estos métodos revela un recorrido complejo en el que la psiquiatría ha oscilado entre la intuición, el error, la esperanza y el descubrimiento. Cada una de estas prácticas —por extravagantes, peligrosas o inhumanas que hoy nos parezcan— nació de un intento por comprender aquello que durante siglos escapó a toda explicación: el sufrimiento mental. En ese trayecto se mezclaron creencias culturales, avances técnicos, prejuicios sociales y, en ocasiones, una fe desmedida en la capacidad de intervenir sobre el cuerpo para reparar la mente.
Mirar hacia atrás no significa justificar estas técnicas, sino entender el contexto que las hizo posibles y reconocer que la historia de la salud mental está construida también sobre sus sombras.
- Egas Moniz Develops the Prefrontal Lobotomy | Research Starters | EBSCO Research. (s. f.). EBSCO. Recuperado 27 de noviembre de 2025, de https://www.ebsco.com
- Female hysteria: The history of a controversial «condition». (2020, octubre 13). https://www.medicalnewstoday.com/articles/the-controversy-of-female-hysteria
- Franz Anton Mesmer | Magnetism, Hypnosis, Animal Magnetism | Britannica. (s. f.). Recuperado 27 de noviembre de 2025, de https://www.britannica.com/biography/Franz-Anton-Mesmer
- Franz Mesmer’s hypnotic health craze. (2025, noviembre 27). History. https://www.nationalgeographic.com/history/history-magazine/article/franz-mesmer-hypnotism-mesmerized
- Indiana Medical History Museum—Lobotomy: Intentions, Procedures, Effects. (s. f.). Recuperado 27 de noviembre de 2025, de https://www.imhm.org/page-1854827?utm_source=chatgpt.com
- Reader, T. M. P. (2021, junio 11). A Hole in the Head: A Complete History of Trepanation. The MIT Press Reader. https://thereader.mitpress.mit.edu/hole-in-the-head-trepanation/
- Suarez, J. D. (2014, abril 29). ▷Los 5 tratamientos psiquiátricos más raros de la historia ⋆ Rincón de la Psicología. Rincón de la Psicología. https://rinconpsicologia.com/los-5-tratamientos-psiquiatricos-mas/
- Univision. (s. f.). 7 antiguos tratamientos psiquiátricos tan terribles que te harán amar el presente. Univision. Recuperado 19 de mayo de 2023, de https://www.univision.com/explora/7-antiguos-tratamientos-psiquiatricos-tan-terribles-que-te-haran-amar-el-presente

